Здравето от А до Я, Сърце и кръвоносна система
Тих инфаркт 10 симптома. Безболезнен инфаркт на миокарда лечение
Това ще ви помогне
Специално подбрани от нас продукти, помагащи при описаните в статията здравословни проблеми.
Тих инфаркт е атипична форма на некроза на сърдечния мускул, която се развива в резултат на остра циркулаторна недостатъчност и не е придружена от характерни клинични признаци

Тих инфаркт се проявява с неспецифични симптоми: слабост, задух, дискомфорт в гърдите. 1% от пациентите не изпитват никакви симптоми на инфаркт на миокарда. За диагностика се използват тестове за маркери за увреждане на миокарда, електрокардиография и ехокардиография. Лечението включва тромболитична и антикоагулантна терапия. Ако е необходимо, миокардна реперфузия се постига чрез ангиопластика или аорто-коронарен байпас.
Тих инфаркт на миокарда обща информация
Безболезненият (асимптоматичен) тих инфаркт е най-честата форма на некласическо клинично протичане на остри лезии на сърдечния мускул. Той представлява 20-25% от всички атипични случаи на инфаркт. Този тип инфаркт е по-чест при пациенти със захарен диабет (38-50%), тежка кардиосклероза и повторни миокардни увреждания. Честотата на асимптоматично протичане на заболяването нараства при хора над 70-75 години. Въпреки че тихите инфаркти поразяват предимно мъжете, фаталните резултати са по-чести при жените.
Тих инфаркт причини
В повечето случаи инфаркт на миокарда се предхожда от продължителна патология на сърдечно-съдовата система, заради което е възможно ясно да се установи етиологията на възникналото спешно състояние. Безболезненият, атипичен или тих вариант има същите етиологични фактори като другите клинични форми на заболяването. В съвременната кардиология има 3 основни причини за инфаркт.
Коронарна тромбоза
Повече от 90-95% от случаите са причинени от внезапно намаляване на кръвния поток в коронарните съдове, което се причинява от запушване на коронарната артерия от тромб. Обикновено състоянието възниква на фона на атеросклеротични лезии на съдовата стена и е придружено от вазоспазъм.
Емболия на коронарната артерия
Има няколко вида оклузия на съдовете, които захранват миокарда: тромбоемболия поради нарушения на кръвосъсирването или тромбоза на вените на долните крайници, септична емболия поради ендокардит или коронарен артрит. В изключително редки случаи възниква мастна емболия.
Изолиран коронарен спазъм
Спазъм на непроменените коронарни артерии е много рядък и представлява около 0,5% от всички причини за тих инфаркт. Коронарният спазъм може да бъде причинен от масивна интоксикация на тялото, както и от сериозни нарушения на автономната инервация.
Дни преди инфаркт

Дни преди инфаркт лекарите наричат прединфарктно състояние. То се развива на фона на атеросклероза и обостряне на исхемична болест на сърцето. Може да се сравни с „жълт картон“, който ви показва сърцето. „Вторият жълт картон“ би бил инфаркт, а „червеният картон“ би бил смърт поради сърдечни причини.
Често нестабилната стенокардия служи като последно предупреждение и мощен стимул за промяна на нездравословния начин на живот, преди кардиомиоцитите, клетките на сърдечния мускул, да бъдат необратимо увредени.
Дни преди инфаркт може да се нарече и прединфарктен период
Прединфарктна форма на остър коронарен синдром – исхемична болест на сърцето. Тази патология засяга съдовете, които доставят на сърдечните клетки кръв, кислород и хранителни вещества.
Най-честата причина за обостряне на исхемия – нестабилната стенокардия – е увреждане на атеросклеротичните плаки, разположени в стените на артериите. Последицата от разкъсването им е образуването на кръвни съсиреци, които ограничават (но не блокират напълно) свободния приток на кръв към сърдечните клетки.
Хипоксията, свързана с ограничен кръвен поток, причинява освобождаване на вещества, които дразнят нервните окончания. В резултат на това пациентът изпитва болка, типична за коронарна болест на сърцето, наречена стенокардна болка.
Как да различим стабилната стенокардия от нестабилната (прединфарктна) стенокардия
Стенокардията може да бъде стабилна или нестабилна.
Стабилна стенокардия
Това е хронично заболяване със симптоми, които се контролират от медикаментозно лечение и обикновено не изисква хоспитализация, а само клинично наблюдение. Този тип ангина пекторис, както още се нарича стенокардията, обикновено се появява по време на физическа активност или усилие и изчезва с почивка и лекарства.
Нестабилна стенокардия
Това е остро заболяване, тъй като запушването на коронарните артерии вече е значително. Обикновено се проявява при малко физическо усилие или дори в състояние на покой. Симптомите, особено болката, не изчезват дори и след почивка и ако лечението не започне навреме, сърцето ще спре да получава достатъчно кислород, което ще доведе до инфаркт на миокарда. Това е много опасна ситуация и изисква спешна медицинска помощ.
Прединфарктни и инфарктни периоди – каква е разликата?
Ангина пекторис и остър миокарден инфаркт са различни форми на една група сърдечно-съдови заболявания – исхемична болест на сърцето.
За да се съкращава и функционира правилно, сърдечният мускул (миокарда) трябва постоянно да получава кислород и хранителни вещества, доставяни от коронарните артерии. Когато артериите се запушват или стесняват и част от миокарда спира да функционира. Ако не тече достатъчно количество кръв, настъпва исхемия.
Запушването на коронарната артерия може да бъде частично или пълно
Когато исхемичното състояние е временно и не настъпва смърт на сърдечните клетки, се нарича исхемия. Ако исхемията е продължителна и причинява смърт на сърдечните клетки, тогава можем да говорим за инфаркт.
Същността на прединфарктното състояние е, че исхемията на клетките, изграждащи сърцето, е толкова силна, че причинява ужасна болка в гърдите. Но, за разлика от сърдечния удар, тази исхемия е преходна и обратима и не води до персистираща некроза на фрагмент от стената на сърдечния мускул. Следователно тропонините, ензими, които показват некроза на клетките, изграждащи сърцето, не се увеличават.
Трудно е, а често и невъзможно да се разграничи нестабилната исхемия от инфаркт само въз основа на симптомите. Затова всяка силна болка в гърдите (особено с типични характеристики), продължаваща повече от 20 минути, без облекчаване от почивка или след прием нитроглицерин под езика, се тълкува като инфаркт.
Ранни симптоми на инфаркт
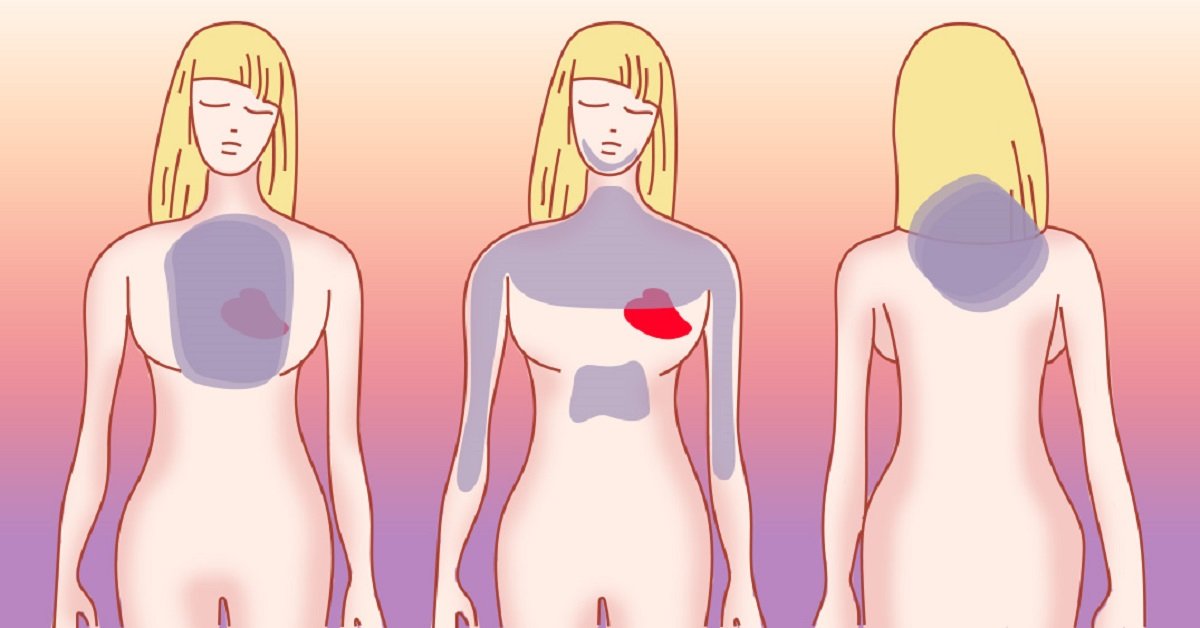
Най-характерният симптом на прединфарктното състояние е коронарната болка. Обикновено се усеща в средата на гръдния кош, зад гръдната кост. Понякога може да се усети и отляво, в горната част на корема или в десния хипохондриум. Обикновено това е т.нар дифузна болка, т.е. болка, която трудно се открива чрез посочване на болезнената област с пръст – пациентът често поставя ръката си или юмрук върху гърдите (знак на Левин).
Болката може да ирадира (т.е. да се разпространи на друго място) – по-често в лявата ръка, лакът, рамо или челюст. Обикновено се появява по време на физическа активност, не продължава по-малко от 20 минути и не изчезва нито в покой, нито след прием на нитроглицерин.
Болката обикновено е от притискащ, стискащ, парещ или задушаващ характер и може да се усеща като че върху гърдите е поставен тежък предмет. По-рядко коронарната болка се описва от пациента като пробождаща и ясно локализирана (по-типична за плеврит).
Ангинозната болка, която отговаря на горните критерии, е най-характерният и тревожен симптом на нестабилна стенокардия и сърдечен удар.
Болката може да бъде придружена и от други, по-малко очевидни симптоми, които показват сърдечни проблеми, като:
- недостиг на въздух;
- кашлица;
- изпотяване;
- безпокойство;
- слабост;
- световъртеж;
- трептене в гърдите или усещане за неравномерен сърдечен ритъм;
- гадене;
- повръщане;
- болки в корема.
Кръвното налягане и пулсът (сърдечната честота) в състояние на при инфаркт или прединфаркт могат да варират значително – въз основа на тях е невъзможно да се потвърди или изключи инфаркт.
Симптомите на прединфарктно състояние могат да се появят няколко дни или седмици преди инфаркт
Според Американската сърдечна асоциация, при мъже на възраст 35 и 65 години, в 80% от случаите на на сърдечен удар са започнали 4 седмици или час преди кръвотока да бъде блокиран към сърдечния мускул. От тези пациенти 56% са имали гръдна болка, 13% – задух. В 4% от случаите има световъртеж, припадък и повишен сърдечен ритъм. Ако пациентите дойдат в клиниката навреме, без да се игнорират тези първи (общи) симптоми, инфарктът може да бъде предотвратен.
Общи симптоми на стенокардия и инфаркт
Стенокардията и инфарктът лесно се бъркат, защото имат общи симптоми.
И двете състояния могат да доведат до:
- гръдна болка;
- стягане или дискомфорт, обикновено в центъра на гърдите или под стомаха;
- болка, излъчваща се към ръцете (обикновено лявата) и понякога към челюстта или обратно;
- повишено изпотяване;
- гадене;
- недостиг на въздух;
- повишена тревожност;
- световъртеж.
По принцип стенокардията обикновено се проявява с по-кратка продължителност на болката (не повече от 20-30 минути) и изчезва, когато пациентът почива или приема сублингвален нитроглицерин. От друга страна, при инфаркт на миокарда, болката не изчезва нито в покой, нито с прогресия на времето. Освен това, симптомите на миокарден инфаркт обикновено започват по-внезапно.
Тих инфаркт рискови фактори
Основният рисков фактор за инфаркт на миокарда е атеросклерозата. Останалите предразполагащи фактори се делят на основни и второстепенни.
Основните включват:
- дислипопротеинемия;
- артериална хипертония;
- захарен диабет тип 2;
- затлъстяване;
- нездравословен начин на живот (липса на движение, лоши навици), които влошават образуването на колатерални съдове в миокарда и влошават исхемията.
При комбиниране на два или повече фактора рискът от развитие на инфаркт нараства 2-4 пъти.
„Незначителните“ фактори включват дефицит на фолат, подагра, автоимунни процеси.
Патогенеза
В хода на тихия инфаркт има няколко патогенетични периода. Острият стадий продължава до два часа и обхваща времето от началото на исхемичния процес в миокарда до първите прояви на некроза. Липсата на характерна атака на болка е свързана с нарушение на автономната инервация на сърцето – синдром на “сърдечна хипестезия”.
В острия период (около 2 дни) нараненият участък с мускулната некроза се отделя от здравите тъкани и кардиоспецифичните ензими започват да навлизат в кръвта. Подострият период (28 дни) се характеризира с постепенното заместване на некротичното увреждане на мускулните влакна с първична съединителна тъкан. В слединфарктния период (до 6 месеца) на мястото на нараняване се образува плътен белег.
Тих инфаркт на миокарда класификация
Като се вземат предвид анатомичните промени, безболезненият тих инфаркт е представен от 3 основни вида:
- трансмурален (включва цялата дебелина на миокарда);
- субендокардиален;
- субепикарден;
- интрамурален (в стената).
В зависимост от локализацията на некрозата се разграничава тих инфаркт на лявата или дясната камера или междукамерната преграда. В клиничната практика най-важната класификация е според степента на лезията, която включва:
- Инфаркт на миокарда с Q-зъбец. По-често срещан тип инфаркт, който се класифицира като широкофокален. На електрокардиограмата се образува патологична Q-вълна в няколко отвеждания, което показва локализацията на процеса в определена област на мускулната стена.
- Инфаркт на миокарда без Q-зъбец. Този термин съответства на малък фокален инфаркт, когато дълбочината и степента на увреждане на мускулната мембрана са недостатъчни за формиране на отрицателна Q-вълна, счита се за прогностично благоприятен вариант на безболезнен инфаркт на миокарда.
Според клиничния ход се разграничава първичният безболезнен тих инфаркт, рецидивиращ – образуването на нова зона на некроза в рамките на 28 дни след първия епизод, повторен – настъпва 28 дни или повече след първичната лезия. Отделна категория включва тих инфаркт на миокарда с продължителен курс, който се характеризира с липса на фиброзни процеси 1-1,5 месеца след некроза и дългосрочно тежко състояние на пациента.
Тих инфаркт усложнения
Опасността от безболезнено увреждане на миокарда се крие в ненавременното търсене на медицинска помощ. При този вариант на заболяването усложненията са много по-чести, а рискът от внезапна смърт е с 30-60% по-висок, отколкото при други клинични варианти на инфаркт. Около 10-15% от причините за смърт при инфаркт на миокарда са механични усложнения – аневризма на лявата камера , руптура на междукамерната преграда.
Най-честото усложнение на острия период е сърдечната аритмия, открита при 90% от пациентите
По време на острата фаза често се развива сърдечно-съдова недостатъчност. Клиничните признаци на това спешно състояние са сърдечна астма и белодробен оток. При 10-15% от пациентите се развива кардиогенен шок , който е свързан с висок риск от смърт. Отдалечените усложнения на инфаркт на миокарда включват синдром на Дреслер и кардиосклероза.
Тих инфаркт диагностика
Диагнозата се прави от квалифициран кардиолог, тъй като безболезненият инфаркт трябва да се разграничи от много други патологии. Тъй като няма патогномонични физически данни за заболяването, основното място в диагностиката заемат лабораторните и инструменталните изследвания.
За потвърждаване на диагнозата се препоръчва следното:
- Електрокардиография. При съмнение за тих инфаркт на миокарда е необходимо възможно най-скоро да се направи електрокардиограма. Характерни признаци: образуване на дълбока Q-вълна, повдигане на ST интервал над изоелектричната линия. Въз основа на анализа на 12-каналната ЕКГ се определя локализацията на зоната на некроза.
- ЕхоКГ. Двуизмерната ехокардиография е ценно изследване за диференциална диагноза на тих инфаркт и други сърдечни заболявания. Наличието на миокардна некроза се показва от нарушена подвижност на камерната стена и намаление на фракцията на изтласкване на лявата камера с по-малко от 40%.
- Оценка на маркерите за увреждане на миокарда. За потвърждаване на диагнозата през първите 6 часа се използват автоматични тестове за CPK-MB и миоглобин. В по-късните етапи се регистрира повишаване на нивото на тропонините и LDH/ЛДХ (Лактат дехидрогеназа), серум. Допълнително се изследва кръвта за показатели на остра фаза.
Тих инфаркт лечение
Консервативна терапия при инфаркт на миокарда
Лечението на безболезнената форма на инфаркт се провежда в специализирано кардиологично или интензивно отделение. Мерките за лечение в острия и подострия период са насочени към елиминиране на миокардната исхемия и предотвратяване на ранни усложнения.
За тези цели се избира схема на лечение, която включва няколко групи лекарства:
- Тромболитици. Тромболитичната терапия (TLT) е основният метод на лечение, който се използва през първите 12 часа за реперфузия на миокарда и ограничаване на зоната на некроза. Използват се специфични ензимни агенти и плазминогенни активатори, които разрушават тромба в коронарната артерия.
- Антикоагуланти. Хепарини с ниско молекулно тегло и антиагреганти се предписват за предотвратяване на повторна тромбоза и подобряване на реологичните свойства на кръвта.
Лекарствата ефективно допълват метода TLT. - Бета блокери. Лекарствата подобряват кръвоснабдяването и повишават контрактилитета на миокарда, намалявайки честотата на фаталните аритмии. Бета-блокерите намаляват вероятността от рецидив след прекратяване на TLT и също така намаляват нивата на ранна смъртност.
Тих инфаркт хирургично лечение
За лечение на пациенти в напреднала възраст или такива в състояние на кардиогенен шок е препоръчително да се използват минимално инвазивни хирургични интервенции.
Перкутанната транслуминална коронарна ангиопластика (PTCA) се извършва през първите няколко часа . Методът бързо възстановява кръвотока в коронарните съдове и намалява риска от усложнения от инфаркт.
По-рядко се прибягва до разширена хирургична техника – хирургичен байпас на коронарните артерии. Операцията се препоръчва, когато PTCA е неефективна или когато инфарктът е съчетан с дефект на камерната преграда или митрална регургитация. Извършена в подострия период на безболезнен инфаркт, операцията дава добри резултати при многосъдово увреждане на коронарното дърво.
Корекция на рисковите фактори

Според изследователите тази форма на инфаркт е характерна за хора с висок праг на болка. Тези пациенти изпитват само лека болка дори при наличие на тежко увреждане на тъканите. Но това не е единственият рисков фактор. Диабетът е опасен, особено в комбинация със затлъстяване и натрупване на висцерални мазнини (в областта на корема и вътрешните органи). Мъжете на възраст над 45 години и жените на възраст над 55 години са по-склонни да се сблъскат с тази форма на сърдечно заболяване.
Лошото хранене, дисбалансът на холестерола и вредните липиди в кръвната плазма и наличието на диетично затлъстяване също се считат за неблагоприятни фактори. По този начин рискът от сърдечни патологии се увеличава рязко при обиколка на талията над 100 см при мъжете и повече от 90 см при жените. Самото съществуващо затлъстяване увеличава натоварването на сърцето, а в комбинация със заседнал начин на живот и стрес, хипертония и лоши навици увеличава рисковете няколко пъти. Освен това безболезненият инфаркт се среща по-често при жените – среща се в 75% от случаите срещу 56% при мъжете.
Важна е профилактиката!

За тази форма на сърдечно заболяване активната превенция е по-важна от всякога. Като цяло не се различава фундаментално от всички останали опции. Необходимо е хората от рисковите групи да се откажат от лошите навици и негативните влияния върху сърдечния мускул, редовно да се занимават с физическа активност, да тренират кръвоносните съдове.
Не по-малко важно е предотвратяването на наднормено тегло и затлъстяване, критичен преглед на калоричното съдържание и качеството на храненето. Струва си да промените диетата в полза на млечни и растителни продукти с достатъчно количество протеини, да се откажете от излишните мазни храни и сладкиши, леки въглехидрати.
Ако близките роднини имат сърдечни патологии, е необходимо да се грижите за здравето на сърцето и да предотвратите инфаркти от ранна възраст
Важно е да водите здравословен начин на живот, редовно да посещавате лекар и да се подлагате на прегледи, да контролирате телесното си тегло и да кажете категорично „не“ на всички лоши навици.
„Тихият” инфаркт е особено опасен за тези хора, които вече са претърпели такъв. При тях рискът от повторни сърдечни увреждания, дори и при по-слаби патологични въздействия, се увеличава няколко пъти. Ето защо е важно да бъдете постоянно наблюдавани от лекар, да приемате всички предписани лекарства, за да предотвратите нарушения на кръвообращението и стриктно да наблюдавате здравето си. Най-малкият дискомфорт е причина незабавно да потърсите помощ.

Източници: www.mayoclinic.org, health.clevelandclinic.org, nortonhealthcare.com
Материалите в lekuva.net са авторски и може да се използват само с публикуване на активен dofollow линк към оригиналния текст и без промяна на съдържанието, запазвайки всички линкове!
Това ще ви помогне
Специално подбрани от нас продукти, помагащи при описаните в статията здравословни проблеми.