Здравето от А до Я, Заболявания на храносмилателната система
ВАЖНО! Остър гастрит: всичко, което трябва да знаете
Това ще ви помогне
Специално подбрани от нас продукти, помагащи при описаните в статията здравословни проблеми.
Остър гастрит е възпалителна лезия на стомашната лигавица, протичаща с промяна в структурата и нарушение на функциите на стомаха
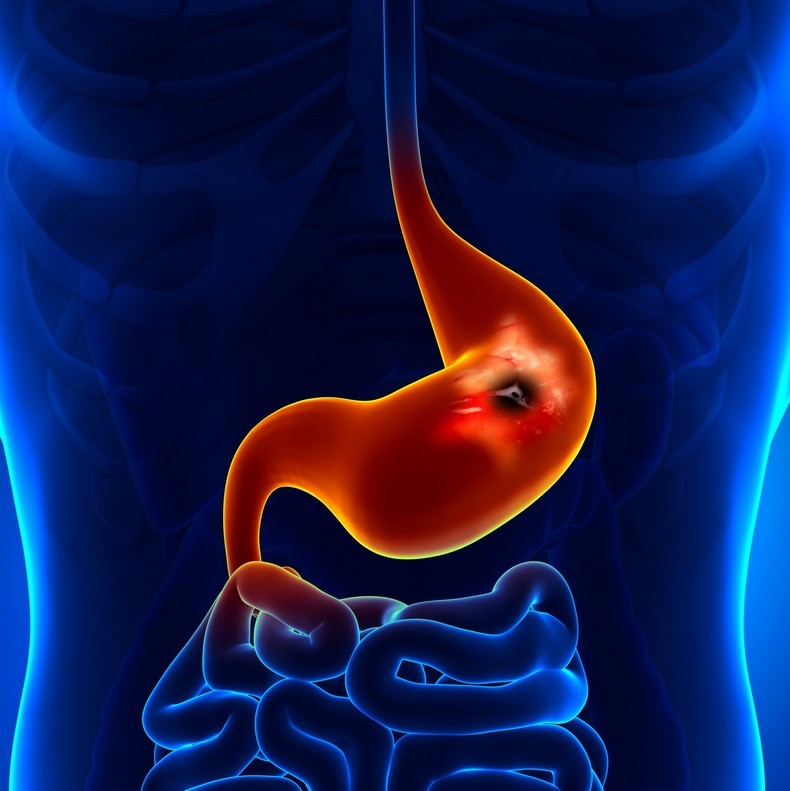
Осем от 10 храносмилателни заболявания са гастрит. Острият гастрит е възпаление на стомашната лигавица поради еднократно излагане на отрицателен фактор.
Как се случва гастритът? Храносмилането на храната в стомаха става с помощта на стомашен сок. Специални жлези го отделят, отделят и слуз, която предпазва стомашната лигавица от въздействието на солната киселина, съдържаща се в стомашния сок. Ако лигавицата е повредена, производството на стомашен сок и защитна слуз се нарушава. Храносмилането е нарушено, но най-важното е, че киселината дразни стените на стомаха, които вече не са защитени, а патологичните промени заемат по-голяма площ, процесът става самоподдържащ се.
Острият гастрит има три форми, в зависимост от степента на увреждане на стомаха:
– катарален (прост) гастрит;
– токсикохимичен (корозивен) гастрит;
– гноен (флегмонозен) гастрит.
Катаралният гастрит е най-типичната форма. Възниква в резултат на хранително отравяне, недохранване, злоупотреба с фармакологични препарати, излагане на токсични вещества и дори след тежки натоварвания. Възпалението на стомашната лигавица се развива 6–8 часа след излагане на отрицателен фактор по стените на стомаха.
Причините за разяждащия гастрит са: отравяне с разяждащи химикали, като различни киселини и основи, соли на тежки метали, както и тежки инфекциозни заболявания, при които се отделят токсини. За този вид заболяване е характерна смъртта на тъканите на стомаха, следователно токсикохимичният гастрит също се нарича некротичен.
Гнойният или флегмонозен гастрит се развива поради физическо увреждане на стената на стомаха. Възможни са много сериозни усложнения, до гнойно сливане на стомашната стена.
При тежък остър гастрит може да се появи стомашно кървене, което лесно се определя от черния цвят на изпражненията и наличието на кръв в повръщаното. Освен това се проявяват признаци на анемия: бледност и цианоза на кожата и лигавиците, замаяност, шум в ушите.
Рискови фактори, водещи до развитие на остър гастрит:
– Инфекция с хеликобактер пилори (най-честата причина за остър гастрит);
– Други бактериални инфекции (H. heilmanii, стрептококи, стафилококи, различни видове Proteus и Clostridium, Escherichia coli);
– Цитомегаловирусна инфекция;
– Гъбична инфекция: кандидоза, хистоплазмоза, фикомикоза;
– Паразитни инфекции;
– Прием на лекарства и други химикали: нестероидни противовъзпалителни средства (ацетилсалицилова киселина, ибупрофен, напроксен), антибиотици, сулфаниламиди, глюкокортикоидни хормони;
– Злоупотреба с алкохол;
– Остър стрес;
– Хранителна алергия;
– Хранително отравяне;
– Употребата (случайно или умишлено) на киселини, основи и други токсични вещества;
– Рефлукс на жлъчка от дванадесетопръстника в стомаха (дуоденогастрален рефлукс);
– Исхемия.
Типична причина за атака на остър гастрит е пиенето на прекомерни количества алкохол или следствие от угощение с изобилие от мазна и пикантна храна.

Какви симптоми показват наличието на остър гастрит?
Острият гастрит е показан от силни парещи болки в стомаха, оригване, тежест в стомаха, гадене, повръщане, слабост, замаяност. При някои пациенти повръщането се проявява с кафяво съдържание или с примес на кръв.
Често в устата има неприятен вкус, образуват се киселини, налице е подуване на корема и разстройства.
С какъв специалист трябва да се свържете?
Гастроентеролог участва в лечението на остър гастрит.
Как лекарят поставя диагноза?
Общ преглед на пациента:
Много е важно да се изключат други заболявания със сходни симптоми, като остър апендицит, панкреатит, запушване на червата, холецистит, рак на стомаха, както и заболявания, които могат да доведат до болка в стомаха – това може да възникне, например, при инфаркт на миокарда и ендокардит.
Лекарят ще палпира корема, ще изслуша оплакванията ви и също ще ви насочи за допълнителни прегледи.
Лабораторна диагностика:
– общ кръвен тест;
– биохимичен кръвен тест;
– определяне нивата на пепсиноген I и пепсиноген II и тяхното съотношение в кръвния серум;
– определяне нивото на гастрин в кръвния серум;
– определяне нивото на витамин В12 в серума;
– общ анализ на урината;
– анализ на изпражненията за окултна кръв;
– определяне на антитела срещу Helicobacter pylori;
– бактериологична култура на изпражненията.
Инструментална диагностика:
– езофагогастродуоденоскопия с насочена биопсия;
– ултразвук на черния дроб, жлъчните пътища, панкреаса;
– рентгеноскопия на хранопровода, стомаха и дванадесетопръстника;
– интрагастрално pH;
– електрогастрография;
– дихателен тест за хелиобактер
– електрогастроентерографията се използва и за откриване на рефлукс от дванадесетопръстника;
– манометрия на горния стомашно-чревен тракт – метод за изследване на подвижността на горния храносмилателен тракт.
Какво лечение е необходимо при остър гастрит?
На първо място, е необходимо да се премахне причината за появата на остър гастрит: тютюнопушене, употреба и злоупотреба с алкохол, дразнещи лекарства.
При остър гастрит е необходима спешна медицинска помощ, особено ако е причинен от отравяне с киселини, основи и други разяждащи вещества. Стомахът се промива със стомашна тръба. Вкъщи трябва да предизвикате обилно повръщане, за което можете да пиете много топла вода. След това е необходимо гладуване в продължение на 1-3 дни.
Лекарствената терапия при остър гастрит се използва за намаляване на симптомите и възстановяване на стомашната лигавица.
Болковият симптом се отстранява със спазмолитици, ако те не помогнат, се предписват М-антихолинергици.
За най-бързо възстановяване на стомашната лигавица се предписват антиациди, ентеросорбенти и инхибитори на протонната помпа. Блокерите на Н2-хистаминовите рецептори се предписват за намаляване на производството на солна киселина.
При остър гастрит от специфична етиология се провежда подходящо лечение – анти-хеликобактер, противогъбично, противотуберкулозно лечение.
Ако причината за атаката са били токсини с инфекциозен произход, се предписват подходящи антибиотици.
За възстановяване на водно-електролитния баланс при флегмонозен, некротичен гастрит, и като цяло при тежки случаи на заболяването може да се предпише преливане на плазмени заместители и други кръвни компоненти.
Хирургичното лечение се използва при остър флегмонен гастрит, възможни са следните опции:
– гастротомия – отваряне на стомаха с последващо зашиване (по време на операцията засегнатата тъкан се отстранява);
– гастректомия – отстраняване на част от стомаха;
– пълно отстраняване на стомаха с налагане на езофагеално-чревна анастомоза.

Какво можете да направите, за да си спестите появата на остър гастрит?
Диета. След подобрение е необходимо да се придържате към специална щадяща диета поне три месеца. Храната трябва да се консумира варена или на пара.
Разрешени:
– пиле;
– нискомаслена риба;
– обезмаслено мляко и извара;
– моркови;
– картофи;
– ориз, овес и грис;
– плодови компоти;
– желе.

Изключват се:
– зърнени храни;
– зеле;
– пържени, мазни, пикантни ястия;
– тлъсти меса и риба;
– кисели краставички;
– кафе .
Източник: loveread.me, от книгата на д-р Сергей Агапкин “Най-важното за стомаха и червата”
Материалите в lekuva.net са авторски и може да се използват само с публикуване на активен dofollow линк към оригиналния текст и без промяна на съдържанието, запазвайки всички линкове!
Това ще ви помогне
Специално подбрани от нас продукти, помагащи при описаните в статията здравословни проблеми.




