Здравето от А до Я, Бели дробове и дихателна система
Туберкулоза – колко е заразна и как се лекува?
- Туберкулоза – заразяване
- Рискови фактори
- Туберкулоза – причинител
- Туберкулоза – симптоми
- Туберкулоза – видове
- Какво представлява белодробната туберкулоза?
- Заразяване с белодробна туберкулоза
- Лечение на белодробна туберкулоза
- Алтернативно лечение на туберкулоза
- Туберкулоза – ваксина
- Туберкулоза при деца
- Тест за туберкулоза
- Туберкулоза – профилактика
Туберкулоза – заразяване, рискови фактори, причинител, симптоми, видове
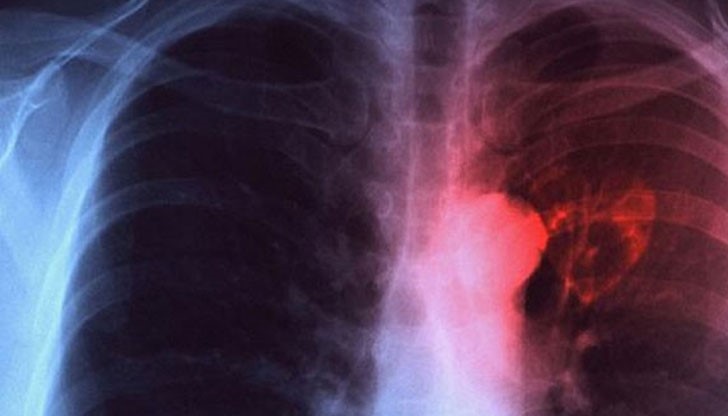
Туберкулоза – представлява хронично инфекциозно заболяване, което приоритетно засяга белите дробове. Едва при 1 от 10 пациента, страдащи от заболяването, се развива извънбелодробна форма. Засегнати тогава са централната нервна система, лимфните възли, очите, кожата, сърцето, костите, ставите, гениталиите или други органи и системи.
Туберкулоза – заразяване
Заразяването с туберкулоза се осъществява най-често по въздушно-капков път чрез дихателните пътища. Основен източник на заразата е активно болният пациент, страдащ от белодробна туберкулоза. Ролята на болните от останалите форми на туберкулоза за разпространението на заразата е ограничена.
Когато пациент с белодробна туберкулоза кашля, киха, говори, във въздуха се отделят милиони туберкулозни бактерии. В храчката на болния се съдържат голям брой патогени, които лесно се предават при близък контакт.
В много по-редки случаи заразяването става след консумация на непреработени продукти от прясно мляко, когато животното е носител на заразата. Тогава се говори за атипична туберкулоза.
И все пак трябва да се има предвид, че попадането в организма на туберколозни бактерии не във всички случаи означава задължително заразяване. Статистиката показва, че всеки човек в даден момент от живота си е бил в контакт със заразата, но едва 1/5 от населението се заразява. Броят пък на тези, при които се развива активна туберкулоза, е още по-малък – едва 10% от носителите на патогена боледуват. В голяма степен това дали ще се развие болестта зависи от защитните сили на конкретния организъм.
Рискови фактори
Като основни рискови фактори по отношение на заболяването могат да се изведат следните:
- близък контакт с лице с активна форма на туберкулоза;
- продължителен престой в затворени, непроветрявани помещения;
- злоупотреба с алкохол и цигари;
- наличие на съпътстващи заболявания, в това число хронични неспецифични заболявания на белите дробове, диабет, язва на стомаха, алергии и дори някои психични заболявания;
- неправилно проведена или липсваща ваксинация срещу туберкулоза;
- занижени защитни сили на организма в резултат на прекарани инфекции, недоимъчно хранене, пребиваване в нехигиенни условия, още бременност, кърмене и други;
- доказано носителство на вируса на СПИН.
Туберкулоза – причинител
Mycobacterium tuberculosis или Бактерия на Кох – под тези наименования се разпознава неподвижната пръчица с бавно размножаване, която е основен причинител на заразата. Разграничават се 4 типа туберкулозни бактерии:
- човешки;
- говежди;
- птичи;
- миши.
Човешкият тип е водещ причинител на болестта.
Специфична защита, вградена в обвивката на бактериите, ги прави силно устойчиви в киселинна среда. Това им позволява да оцелеят, въпреки действието на кръвните антитела.
Същото се отнася и за устойчивостта им във външна среда. Дори дълго време след изсъхването на храчките, бактерията остава жива в секрета. В тъмни и непрответрени помещения бацилът може да оцелее дори 3 и повече години. И обратното – изложени на пряка слънчева светлина патогените загиват в рамките на 10-15 минути.
Туберкулоза – симптоми

Трябва да се има предвид, че при някои пациенти заболяването протича безсимптомно или с проявата на ограничен брой признаци. Много често се бърка с пневмония или друго заболяване с инфекциозен характер.
Като водещи белези на туберкулозна инфекция все пак се извеждат следните:
- кашлица – основен белег е кашлицата, в повечето случаи – продължаваща с месеци и неповлияваща се от стандартното лечение. В началото кашлицата е по-скоро покашляне, което с напредването на болестта се усилва и се съпровожда с отделянето на секрети;
- храчене – именно отделянето на храчки е характерен за туберкулозата белег. При някои пациенти храчките са примесени с кървави нишки;
- липса на енергия – отпадналост, безсилие, липса на енергия за дълъг период от време също са признаци на коварното заболяване. Често обаче те се разпознават едва след поставяне на диагнозата;
- температура – при повечето пациенти се наблюдава слабо повишение на телесната температура, което обаче трае продължително време. Възможно е инфекцията да се развива и без да доведе до повишение на температурата;
- изпотяване – изпотяването и най-вече нощното изпотяване се смятат за характерен за туберкулозата симптом;
- болка в гърдите – при голям брой от пациентите се появява болка в гърдите и по-точно между плешките, в областта на раменете или гръдния кош. Болката е по-ясно изразена при дишане и кашляне;
- липса на апетит – болните от туберкулоза губят апетит, което рефлектира в драстично понижение на телесното тегло;
- задух – при напреднала форма на болестта се наблюдава и трудно дишане, съпроводено от епизоди на тотален задух.
Туберкулоза – видове
За да се разбере същността на заболяването и да не се всява излишна паника, важно е да се знаят и разпознават основните видове туберкулоза. Към днешна дата, разглеждат се следните клинични форми на заразата:
*латентна туберкулозна инфекция или още неактивна туберкулоза;
*активна туберкулоза.
Латентна туберкулоза
Според международните стандарти, за латентна туберкулозна инфекция се говори, когато в човешкия организъм се наблюдава наличието на живи, но неразмножаващи се туберкулозни бактерии. При нея липсват каквито и да било клинични или органни прояви. Попадащите в тази група пациенти не представляват риск за околните, защото те не могат да предадат заразата по какъвто и да било начин.
Данните в световен мащаб сочат, че при по-малко от 10% от носителите на туберкулозния бактерий се развива активна форма на болестта. При повечето от тях това се случва до 2 години след заразяването.
Като евентуални лица с латентна форма на туберкулоза най-често се извеждат следните групи хора:
- лица, били или намиращи се в непосредствен контакт с болни;
- лица, имащи ежедневни контакти с болни – работещи в хосписи, затвори, болници и други;
- лица, при които имат съмнения за прекарана в миналото туберкулоза;
- деца, намиращи се в контакт с носители на заразата;
- имигранти от държави с доказано висока заболеваемост;
- страдащи от HIV-инфекция, бъбречна недостатъчност или изложени на системно недохранване.
Въпреки че състоянието не се определя непосредствено като болестно такова, към днешна дата се прилага схема на лечение, включваща няколко терапевтични режима. Приоритетно се прилагат следните медикаменти (същите се използват и при активната форма на болестта):
- Isoniazid – лекарствен продукт с относително ниска токсичност, който се отличава с висока активност спрямо туберкулозния бацил. В същото време е сравнително евтин и лесно приложим;
- Rifampin – действа бактерицидно по отношение на патогена, като се резорбира бързо в гастроинтестиналния тракт и пенетрира в тъканите и клетките. Препаратът е противопоказен при пациенти с HIV инфекция;
- Pyrazinamide – смята се, че има най-добър бактерициден ефект в кисела среда. Като страничен ефект от приложението му се извежда рискът от чернодробно увреждане;
- Rifabutin – има доказана висока активност по отношение на бактерията, причинител на туберкулоза.
Активна туберкулоза
Активна туберкулозна инфекция е налице, когато бактериите са довели до появата на симптоми. В тези случаи вероятността от предаване на заразата е голяма.
В редовете по-долу ще разгледаме най-често срещаните форми на активна туберкулоза.
Белодробна туберкулоза
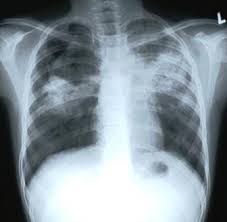
Белодробната туберкулоза представлява инфекциозно заболяване с хроничен характер, причинено от споменатата вече бактерия на Кох. Статистиката сочи, че близо 90% от случаите на пациенти, диагностицирани с болестта, страдат именно от тази форма. Засегнати приоритетно са горните лобове на белите дробове.
В зависимост от имунологичния и битовия статус на пациента, проявленията на пулмоналната туберкулоза са в широки граници. От значение са още възрастта, полаганите грижи за здравето, наличието на съпътстващи заболявания.
Какво представлява белодробната туберкулоза?
След вдишване на бактериите, причинител на заразата, те започват да се размножават. Чрез лимфата достигат до близките лимфни възли, където се задържат. Ако имунната защита на организма успее да неутрализира нашествието, болестта се ограничава до тази фаза. След разпространението си туберкулозните бактерии остават жизнени за дълъг период от време, дори до живот.
Този етап на развитие е познат като първичен ефект или първична туберкулоза. Той се свързва и с хронифицирането на инфекцията. Около т.нар. микобактерии се образуват характерни грануломи, възпрепятстващи тяхното разпространение. Клетките, разположени във вътрешността на грануломите, загиват в резултат на интензивна клетъчна смърт. В самия орган се образуват т.нар. туберкули – празнини от мъртва тъкан, което силно затруднява правилното му функциониране.
Ако се стигне до разпад на некротизиралата тъкан, причинителят на заразата се включва в кръвния поток и достига редица други органи. Това се случва при по-малко от 3% от всички инфектирани.
Ако микобактериите се разпространят из целите бели дробове, се говори за милиарна или дисемиминирна туберкулоза. Характеризира се от наличието на голям брой малки лезии из целия орган.
Като основни симптоми на белодробната туберкулоза, се извеждат голяма част от посочените по-горе – кашлица, кървави храчки, фебрилитет, изпотяване, загуба на телесно тегло.
Заразяване с белодробна туберкулоза
Белодробната, наред с останалите форми на туберкулоза, се причинява от Mycobacterium tuberculosis. Освен изброените по-горе особености, ще споменем и за бавното деление на бактерията. За разлика от повечето патогени, причинителят на туберкулоза се дели веднъж на 16-20 часа, което прави лечението на болестта продължително и трудно и е предпоставка за хронифициране на заразата.
Самото заразяване става по въздушно-капков път, като източник е болният в активна фаза пациент. Споменахме, че в редки случаи заразяване е възможно и след консумация на непастьоризирани млечни продукти. Още по-малка вероятност има за проникване на микобактерия чрез кожата или конюктивата.
При болна майка плодът може да се зарази и вътреутробно.
Ако е налице съмнение за активна форма на белодробна туберкулоза, се прави рентгенова снимка на гръдния кош. Диагноза обаче може да се постави с категоричност едва след биопсия и идентифициране на микобактерии в секрет, най-често в храчка.
Латентна форма на състоянието се открива и чрез проба Манту.
Лечение на белодробна туберкулоза
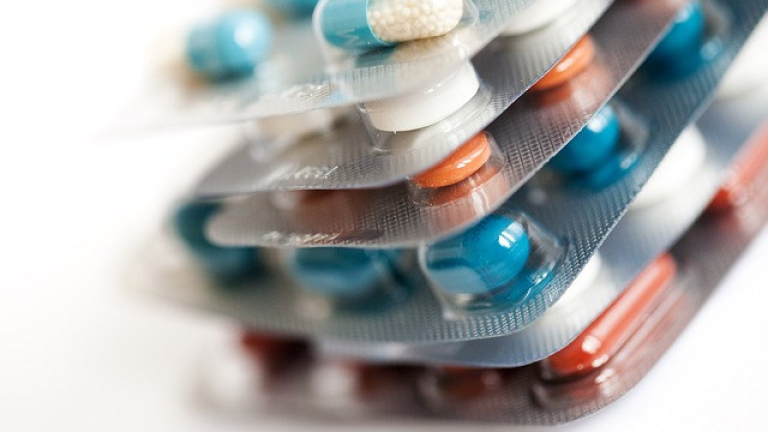
Между 6 и 12 месеца продължава курсът на лечение при активна белодробна туберкулоза. Процесът е бавен и продължителен и изисква огромно постоянство. Основен момент е правилно подбраната и приложена в цялост антибиотична терапия, цел на която е тоталното унищожение на причинителя.
Познати са няколко терапевтични схеми. Те включват 4, 5, а при HIV-позитивни пациенти и 6 препарата. Те се прилагат по индивидуална схема, определена в зависимост от телесното тегло на пациента.
Медикаментите, които се прилагат приоритетно при туберкулоза, са следните:
*Изониазид – от 4 до 6 mg дневно;
*Рифампицин – от 8 до 12 mg дневно;
*Пиразинамид – от 20 до 30 mg дневно;
*Етамбутол – от 15 до 20 mg дневно;
*Стрептомиицин – от 12 до 18 mg дневно.
Каква ще е точно комбинацията от медикаменти се определя въз основа на чувствителността на причинителя. От значение са още индивидуалното състояние на пациента, както и евентуални бъбречни или чернодробни увреждания. Важно е в хода на лечението да се следи за каквито и да било признаци за хепатоксичност. Измерват се показатели като ALAT, ASAT и серумен билирубин.
При серопозитивни пациенти се извършва аналогична терапия. Схемата на лечение обаче включва по-голям брой химиотерапевтични или антибиотични препарати. Желателно е лечението да се извършва под контрола на специалист по HIV/СПИН.
Като евентуални нежелание реакции при терапия с класическите медикаменти при туберкулоза се извеждат следните:
- при Изониазид – хепатит, периферна невропатия;
- при Рифампицин – хепатит, остро взаимодействие с други медикаменти;
- при Пирзаминамид – хепатит, хиперурикемия, смущения от гастро-инстестинален характер;
- при Етамбутол – макар и рядко, възможен е реакция е неврит.
От изключително значение е назначената терапия да се проведе в цялост. Преждевременното й преустановяване е предпоставка за развитие на резистентност към прилаганите медикаменти от страна туберколозния микобактерий.
Екстрапулмонална туберкулоза
Когато заболяването се локализира извън белите дробове, то се определя като екстрапулмонална туберкулоза. Някои от най-често срещаните форми са следните:
Генитална туберкулоза
Придвижвайки се чрез кръвопотока, причинителят на разглежданата зараза може да достигне до редица органи и системи. Може да разпространи дори до половата система и да доведе до развитието на генитална туберкулоза.
Състоянието се наблюдава и при двата пола. При жените може да засегне всеки един елемент от репродуктивната система – яйчниците, матката, фалопиевите тръби, вагината или вулвата. Това превръща заболяването в евентуална причина за безплодие. Смята се, че нелекуваната генитална туберкулоза при жените е предпоставка и за развитие на рак на матката.
Начинът на заразяване е идентичен – при вдишване на бактерии, разпространени от пациент с активна форма на туберкулоза. След окупиране на белите дробове, патогените се придвижват и до други части на тялото, в това число и до гениталиите.
Конкретно тази форма на туберкулоза може да се предаде и при сексуален контакт със заразен партньор.
Гениталната туберкулоза по правило няма ясно откроими симптоми. Някои от признаците, които индикират наличието на заболяването, са следните:
- болка в областта на таза;
- вагинално течение, което може да е примесено с кръв;
- кървене след полов контакт;
- оскъдно месечно кървене;
- проблемно забременяване.
При наличието на тези симптоми и след потвърждаване на диагнозата чрез изследвания лечението на гениталната туберкулоза е идентично с това при останалите форми на болестта. Тук също е от огромно значение успешното завършване на целия курс на лечение.
Кожна туберкулоза
Вече стана дума, че туберкулозата е хронично инфекциозно заболяване, което в някои случаи поразява и кожата. Най-често до вторично заразяване на кожата, наред с активна белодробна туберкулоза, се стига по кръвен път, чрез лимфата или в съседство с огнище на туберкулозна инфекция.
В зависимост от съпротивителните сили на имунната система и дали налице е алергична реакция към туберколозните батерии, наблюдават се 2 форми на кожна туберкулоза:
- огнищна форма – разделя се на лупозна (засегнато е лицето), скрофулозна (наблюдава се по шията и подмишните), верукозна (прогресира изключително бавно и поразява китиките и стъпалата);
- дисеминирана форма (разпространена форма) – разделя се на лихеновидна при деца и подрастващи, некротична най-често при жени, индуративна, която поразява кожата на подбедриците.
Диагноза „кожна туберкулоза” се поставя след снемане на анамнеза и серия от лабораторни изследвания. Лечението е идентично, като отново продължава с месеци. Важно е състоянието на пациента да се следи за евентуални странични реакции и признаци на резистентност на патогена. Положителен ефект има излагането на ултравиолетови лъчи и приемът на витамин D.
Туберкулоза на червата

Туберкулозата засяга в повечето случаи долната част на илеума и сляпото черво, както и възходящата част на колона. Сравнително рядко – ректума и останалите части на дебелото черво. Състоянието може да има първичен характер или вторичен – когато е последица от активна туберкулоза на белите дробове. При първична туберкулоза на червата най-честата причина за заразяване е прием на заразени храни. Възможно е и заразяване по кръвен път.
Характерни симптоми на състоянието са смущения в дефекацията (диария или запек), болка в дясната половина на корема, болка при натиск на дебелото черво, липса на апетит. Те се допълват от субфебрилна температура, обща отпадналост, анемия, загуба на тегло. Признаци на туберкулозната интоксикация се откриват и в други коремни органи. Като такива се разглеждат гастрит, функционални смущения на стомаха, нарушения в жлъчните пътища и други.
Ако конкретно става дума за туберкулоза на ректума, то признаците съвпадат с тези на възпаление на дебелото черво – диария, находки на слуз и кръв в изпражнения, болка при дефекация и при позив за дефекация.
Диагноза туберкулоза на червата се поставя по същия начин както при останалите форми на състоянието. От значение е да се извърши рентгеново изследване на черване, за да се определи обхватът на възпалителния процес.
Не във всички случаи откриването на туберкулозен бактерий в изпражненията означава, че поразени са червата. При белодробна туберкулоза патогена може да попадне там при поглъщане на храчки.
При много пациенти с разглежданата диагноза туберкулиновите проби са отрицателни.
Лечението при туберкулоза на червата съвпада с това при останалите форми на болестта. Съчетава се със спазването на хигиенно-диетичен режим и консумацията на пълноценна храна.
При половината от болните този подход на лечение е достатъчен за овладяване на състоянието. При останалите, при които консервативното лечение не носи резултат, се налага резекция на поразения участък от червата.
Костно-ставна туберкулоза
Предимно деца и младежи са засегнати от костно-ставната форма на болестта. Състоянието се разглежда като вторично в резултат на пренесена инфекция от червата, белите дробове или лимфните възли. Поразени от заболяването са големите кости и стави – коленна, тазобедренна, раменна стави.
При заболяването в самата кост се развива туберкулозно възпаление. В ставата, разположена в близост, се натрупва гноен секрет. С прогресията на болестта нерядко настъпва пробив на гнойната формация и се образува туберкулозна фистула. В последния стадий на болестта – оздравителния – често настъпва фибросклероза и се наблюдава костно-ставна деформация.
Самото лечение на костно-ставна туберкулоза трае минимум 6 месеца, като може да продължи с години. Налага се спазването на болничен режим и последващо лечение в санаториум. Подходът е комплексен – прием на противотуберкулозни медикаменти и спазване на диетичен режим, богат на белтъчини. При необходимост се прилага и оперативно лечение. А при тежки форми на болестта диспансерното наблюдение може да продължи до 10-15 години.
Туберкулоза на лимфните възли
Диагнозата туберкулоза на лимфните възли се поставя рядко. Тя се потвърждава чрез бактериологично и хистологично изследване. Засяга най-често определени групи лимфни възли: паратрахеални, бифуркационни, бронхопулмонални, медиастинални.
На този етап се разпознава оскъдна клинична симпотамика. Тя включва суха, дразнеща кашлица, която не се повлиява от традиционните медикаменти. Конкретна диагноза се поставя при проведена проба Манту.
Най-общо се разглеждат 2 форми на състоянието:
- туморозна форма – засегнати са голям брой лимфни възли и разположените в близост до тях органи (бронхи, кръвоносни съдове, лимфни съдове и други);
- инфилтративна форма – поразен е само един или няколко лимфни възела.
Алтернативно лечение на туберкулоза
Нееднократно стана дума, че лечението при туберкулоза е продължителен процес, който задължително налага прием на антибиотици. Именно поради това несериозно, дори опасно би звучало твърдението, че се търси изцерение от туберкулоза посредством алтернативни методи.
В групата на въпросните нетрадиционни подходи можем да включим прилагането на народни рецепти, билколечението, дори хомеопатията. Ето какво четем на страницата на популярен у нас електронен портал за хомеопатия:

Това, при което с успех могат да се приложат алтернативни терапии, е укрепване на организма с цел по-бързо и успешно преодоляване на инфекцията. Като подходящ подход, наред с пълноценното и разнообразно хранене, често се препоръчва и прием на добавки за повишаване на естествените защитни сили. Разнообразието от такива е изключително голямо. Но тъй като най-често поразени при туберкулоза са белите дробове, препоръчва се избраният препарат да покрие и потребностите от подобряване на състоянието на самия орган. Като подходящи се препоръчват следните:
- Андрофграфис – съдържа билка, която Аюрведа прилага при проблеми с горните дихателни пътища. Едновременно с това, повишава естествените защитни сили на организма и клетъчната система;
- Кордицепс – добавка стъпва върху положителните качества на гъби. Препоръчва се като мощен имуностимулатор и натурален източник на енергия при изтощение и здравословни проблеми.
Според някои източници ефект може да се търси и от конкретни добавки с действие, насочено към лечението на туберкулоза. Подобни са Еликсир 11, Тубелон и други.
Народна медицина при туберкулоза
- Подбел:Вземат се по 50 г корени и листа от подбел и се варят в 2 чаени чаши вода, докато водата намалее с една четвърт. Прецедената отвара се пие на гладно преди обед.
- Слез: сварява се чай от слез и 1 и половина чаени чаши вода. Чаят се прецежда и се пие преди обед.
- Планински очеболец: една- две супени лъжици ситно надробени коренища от планински очеболец се заливат с половин литър вряла вода и се варят 10 минути, след което се оставят да киснат 1 час. От прецедената отвара се приемат по 100 – 150 мл 3 пъти на ден преди ядене. Билката се прилага при кръвохрачене.
- Пчелен клей, краве масло: един килограм краве масло се кипва на огъня в емайлиран съд, сваля се смесва със 150 ситно нарязан пчелен клей. Сместа се бърка 20- 30 минути при температура 80 градуса. От нея се приемат 2- 3 пъти на ден по 10- 15 г един час преди ядене. Лечението продължава 4- 10 месеца, като към края концентрацията на пчелния клей трябва да се увеличи с 10- 15 %.
- Ябълки, тамян, небетшекер: издълбават се 4 ябълки, почистват се от семето и в кухнята се слагат 1 зърно бял тамян и по 1 бучка небетшекер. Ябълките се изяждат. Това се прави всеки ден в продължение на няколко месеца.
- Мас, прясно мляко, захар: смесват се по 250 г чиста свинска мас, половин прясно мляко и 100 г захар. Сместа се слага на слаб огън и се вари, докато останат 300 мл, които се изпиват на 2 пъти през деня.
- Пчелен мед, алое, зехтин, бреза, липа: вземат се по 1р 2 кг липов мед, 1 чаена чаша ситно нарязани листа от алое, почистени от бодлите, 100 мл зехтин, 25 г брезови пъпки и 10 г липов цвят. Медът се разтопява в емайлиран съд, без да се оставя да заври. Добавя се алоето и сместа се вари 5- 10 минути. Прецежда се, като останалото алое се изстисква с 2 чаени чаши вряла вода. След като поизстине запарката се прецежда и се смесва с изстиналия мед. Всичко се разбърква добре. Сместа се налива в тъмни бутилки и във всяка бутилка се долива зехтин. Преди употреба течността се разклаща. Приема се по една супена лъжица 3 пъти на ден. Алоето трябва да е поне три годишно и да не е поливано поне 2 седмици преди употребата на листата.
- Червен и жълт кантарион, бял равнец, синя тинтява, пелин: вземат се по няколко стръка червен и жълт кантарион, бял равнец, синя тинтява и пелин и се заливат с половин литър вода. Билките се варят, докато водата остане на половина. Отварата се прецежда и от нея се пие по 1 кафена чашка сутрин и на обед преди ядене.
Туберкулоза – ваксина
БЦЖ или още BCG е ваксината, която се прилага с цел изграждане на имунитет срещу туберкулоза. Тя е част от имунизационния календар у нас. Инжектира се подкожно в лявото рамо.
По правило БЦЖ ваксината се поставя веднъж през живота – до 48 часа след раждането, като при необходимост се прави реимунизация на седмия месец на детето. За да се извърши имунизация, необходимо е бебето да е доносено, здраво и да не е имало контакт с болни от туберкулоза.
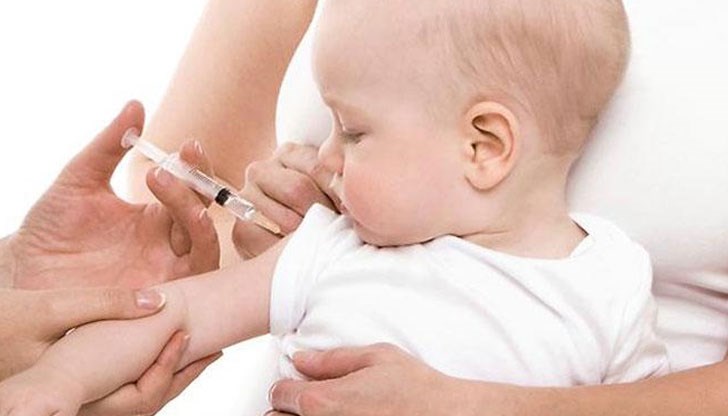
След поставянето на ваксината мястото се следи. Очаква се образуването на малка подутина, която изчезва в рамките на 6 до 8 часа. Препоръчва се до 24 часа след поставянето на ваксината мястото да не се мокри и да се предпази от замърсяване.
Важно е да се знае, че образуването на белег не е 100-процентова гаранция за ефикасност на проведената ваксинация. Ако такъв обаче липсва, по правило се прави проба Манту и при необходимост реимунизация между 7 и 10-месечна възраст.
На няколко пъти в детска възраст се прилага туберкулинов кожен тест, познат още като проба Манту. Търси се реакция. Ако такава липсва и се отчете отрицателен резултат от кожния тест за туберкулоза, наложителна е повторна ваксинация.
Странични ефекти
Като евентуални странични ефекти, произтичащи от индивидуална реакция, наличие на съпътстващи заболявания, неправилно поставяне на ваксината, се сочат:
- зачервяване около мястото на инжектиране, което може да се появи дори 10 дни след поставянето на ваксината и да остане с месеци;
- образуването на белег;
- подуване на лимфните възли;
- треска;
- стомашно неразположение;
- проблеми с уринирането и други.
Трябва да се има предвид, че начинът, по който заболяването протича при децата, се различава от този при възрастните. Именно поради това стабилният имунитет в детска възраст не означава 100-процентова гаранция срещу развитие на болестта с напредване на възрастта.
Туберкулоза при деца
Когато става дума за туберкулоза при деца, трябва да се има предвид, че най-често заразяването става в семейството и най-близкото обкръжение. За изключително опасно се определя заразяването през първите 3 месеца от живота на детето, защото до този момент организмът му все още не е изработил имунитет към поставената БЦЖ ваксина.
След попадане в белите дробове туберкулозните бактерии стартират възпалителни процеси. По лимфен път инфекцията се разпространява и достига регионалните лимфни възли, оформяйки първичния комплекс на болестта. При липса на мерки и цялостно неблагоприятно развитие инфекцията се разпространява от първичното огнище и ендобронхиално.
Трябва да се има предвид, че в резултат на БЦЖ ваксинацията към днешна дата туберкулозната инфекция при децата се развива при някои специфични особености:
- липсва или се среща изключително рядко вродена туберкулоза;
- често заболяването протича леко и се наблюдава спонтанно оздравяване;
- много рядко се наблюдава заразяване с говежди тип туберкулозен бактерий;
- усложнения при децата се срещат рядко;
- приоритетно се срещат субклинични форми на болестта;
- за съжаление зачестяват случаите на деца, заболели от резистентни щамове на споменатия микобактерий.
Като признаци за туберкулоза при децата се извеждат следните:
- първичен комплекс – заболяването се развива бавно, без ясни белези. Детето е отпаднало, бледо, без апетит и с лека кашлица. При изследване не се откриват белодробни изменения. Ако не се направят рентгеново изследване и проби, диагнозата трудно се разпознава;
- туберкулозен бронхаденит – смята се за най-често срещата форма на заболяването при децата днес. Проявите са подобни на тези при първичния комплекс, като се допълват от набъбване на лимфните възли;
- туберкулозен менингит – заразяването става по кръвен път и протича бързо. Най-често става дума за 3 стадия от по 7 дни всеки. При липса на лечение изходът може и да летален;
- субклинична туберкулоза – тази диагноза се поставя при деца, намиращи се в пряк контакт с активно болен от туберкулоза. При тях обаче все още няма прояви на болестта. Поставят се под наблюдение и при необходимост се провежда лечение.
Лечението при деца се извършва в специализирани лечебни заведения. Включва комплекс от 2 или 3 медикаменти, специални грижи и пълноценно хранене. В повечето случаи трае 3 месеца.
Тест за туберкулоза
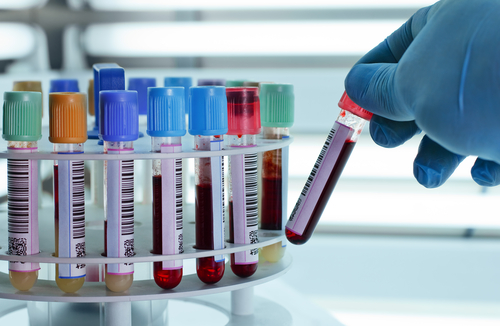
Наред със споменатите по-горе методи за хистологично и бактериално потвърждаване на туберкулозната инфекция, както и с Манту, се прилага и тест за туберкулоза. Става дума за кръвно изследване, наречено квантиферонов тест.
Самият тест е подобен на Манту. Той обаче се прави в епруветка, смята се за много по-чувствителен и точен. Резултатите от него разграничават БЦЖ имунизация от реално заболяване. Смята се за изключително важен в случаи, когато има съмнения за инфекция, но самият пациент не отделя бацили. За такива се определят латентните форми на туберкулоза и екстрапулмоналните проявления на заразата.
Самият квантиферонов тест се прави в ограничен брой лаборатории у нас. Примери са лаборатории „Рамус”, както и клиничната лаборатория към Александровска болница. Цената му е сравнително висока – между 90 и 150 лева, като стойността му не се покрива от Здравната каса. Резултатите излизат в рамките на 2 до 10 дни.
Квантифероновият тест за туберкулоза може да се прилага и при деца, и при възрастни с изключителна точност.
Туберкулоза – профилактика
Въпреки че за профилактика конкретно при туберкулоза е трудно да се говори, добре е да се имат предвид следните съвети, свързани със заболяването:
*При съмнения за заразяване с туберкулоза или проявява на който и да било от характерните симптоми следва да се направи консултация със специалист;
*Ограничаване на тютюнопушенето и консумацията на алкохол:
*Повишаване на естествените защитни сили на организма, в това число пълноценно хранене, грижа за личната хигиена;
*Консумация на проверени хранителни продукти от животински източници.
Източници:
http://www.who.int/news-room/fact-sheets/detail/tuberculosis
https://www.medicalnewstoday.com/articles/8856.php
Материалите в lekuva.net са авторски и може да се използват само с публикуване на активен dofollow линк към оригиналния текст и без промяна на съдържанието, запазвайки всички линкове!
